AIH 人工授精
AIH Artificial Insemination of Husband
(配偶子間人工授精)
IUI Intra uterine insemination
(選別精子子宮内注入法)
AIH人工授精につい
て母体の排卵時期に合わせて精製・濃縮した運動精子を専用のカテーテルを用いて子宮内に注入するものです。これは精子と卵子の距離を縮める意味もありますし、比較的タイミング法に近いし、シンプル安価な治療法なのです。
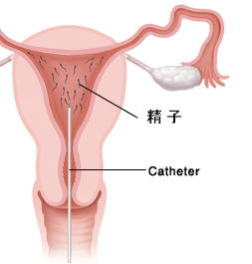
AIH人工授精は以下のようなご夫婦に行われます。
① 排卵周期が自然的あるいは排卵誘導より確立していて、さらに、卵管に狭窄や閉塞がないことがわかっている方で、タイミング法で妊娠に至らないときに行われます。
② 男性側:精子に問題がある場合、もっと正確に言えば、精子の数が 少ない場合(乏精子症)や、運動率が低い場合(精子無力症)が最も適応となります。
③ 性交が困難な場合(女性側でも男性側でも)など
④ 女性側:女性は排卵が近づくと精子を受け入れやすくするために子宮頚管粘液が増加します。この子宮頚管粘液の量が十分でないと、精子はうまく子宮の中に入っていくことができません。人工授精によって精子と卵子の距離を縮め、近道させることで妊娠を期待する。
ヒューナーテスト:この検査はセックスのあとに、女性の子宮の中で精子が運動しているかどうかを頚管粘液を採取することによって調べるものです。この結果がよくないということは、子宮の中の環境と精子の相性がよくないということです。人工授精によって妊娠を期待する。
⑤ 抗精子抗体:女性の体内にパートナーの精子に対する抗体(抗精子抗体)ができてしまう場合も適応になります。これができてしまうと女性の体はパートナーの精子を異物と認識しますから、これを排除しようとします。そして、この反応は膣内でおこるので、バイパスして安全な子宮内に注入しようというものです。抗精子抗体は女性の血液をチェックすればわかります。
AIH人工授精の流れ:
男性は3~4日禁欲とし、用手的に不純物の付着していない滅菌容器に直接精液を採取します。自宅で採取してくる場合は温度(室温~30℃くらいがよい)と時間(できるだけ早く持ってくる)に注意してください。院内採精であれば(院内採精室完備、予約制)、採取して30分程保温した後に調整します。精液をパーコールなどの薬液を用いて遠心・精製し、精液中の細菌や不純物を取り除き、運動良好精子を濃縮します。精液をお預かりしてから子宮内に注入するまで精液の検査と調整のため約1時間かかります。子宮への注入は短時間で終わり、痛みもほとんどありません。注入後は5~10分程の安静の後、すぐに帰宅できます。帰宅後に少量の性器出血や軽い下腹痛を感じることがありますが心配いりません。AIHの1~2日後排卵チェックと着床しやすいの黄体補充療法を行います。
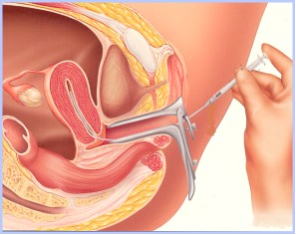
AIH人工授精の成功率を高める方法:
①より正確に排卵のタイミングにあわせて精子を注入できるか。
この目的のために、経膣超音波による卵胞の計測し、主席卵胞径が20 ±2mm以上になれば(尿LHsurgeを併用してもよい)、HCGという排卵をおこす注射をして、精子と卵子が「ジャストミート」するように工夫します。タイミング法のページを参照して下さい。
②工夫の精子調整方法より一定数以上の元気活発な精子を獲得する。
現在おこなわれている方法は、パーコール法といって濃度こうばいで質の良い精子を分離する方法や、スイム・アップ 法といって元気のいい精子が精液の上の方に泳いでくる性質を利用して、これを回収する方法などがおこなわれています。
③より良い卵胞発育し、排卵確立する為に、生理開始直後から計画的に排卵誘発剤(Sexovid, Clomiphene, HMG-HCG)を使用 して排卵を誘導して人工授精をおこなう場合もあります。
黄体補充
AIHの翌日か翌々日に再来を指示し、AIH後の排卵チェックの再来時にデュファストン 2 T / day 12日分処方する。
duphaston1錠:5mg
デュファストン10~20 mg/日、高温相2日目(または排卵確認後)より12日間内服。
①黄体機能不全による不妊症..黄体ホルモン補充療法です。黄体の働きが悪く、黄体期に体温上昇がみられないときや、黄体期が短い場合(10日以下)に用います。黄体ホルモンは、子宮内膜を分泌内膜に変えて、受精卵が着床しやすい状態にします。ふつう、排卵と合わせて服用をはじめます。
②流産・早産の予防..子宮の緊張をゆるめ妊娠を維持する働きをします。おなかの張りや腹痛、出血など前兆症状がみられたときに用います。また習慣性流産(不育症)に予防的に使うこともあります。少量短期間でしたら、赤ちゃんへの影響はまずないと考えられています。
産婦人科領域で広く処方されている合成黄体ホルモン薬です。天然の黄体ホルモンと同様の自然な作用を示します(プレグナン型プロゲストーゲン)。
他の合成黄体ホルモン薬には弱い男性ホルモン様作用をもつものがありますが、この薬にはありません。また動物実験においても催奇形性作用が認められていません。そのようなことから、流産の予防に黄体ホルモン薬が必要な場合は、この薬を使うことがすすめられています。
AIH人工授精の限界-体外受精へステップアップの時期
AIH人工授精の限界-体外受精へステップアップの時期
①精子濃度がかなり低い(例1000 万/ml以下)や、運動率が極端に悪い場合は、体外受精を考えることになります。また、精子調整法より充分数の運動良好精子を獲得出来ない場合も早めにステップアップがよいでしょう。(ICSI顕微授精の場合、僅かな運動精子も受精可能)
②抗精子抗体:非常に高い抗体価の場合は抗精子抗体の頁を参照して下さい。
③卵管采が卵子をうまく取り込めない(ピックアップ障害):
子宮内膜症、子宮卵管炎症、開腹手術より卵巣や卵管采が癒着し、卵管采が卵子をうまく取り込めないと精子との出会うこともできない。ここに腹腔鏡検査より確認し、軽い癒着を剥離することも可能です。すなわち、人工授精→腹腔鏡検査→体外受精という流れも重要です。
④AIH人工授精の妊娠率
年齢、不妊期間と原因(①②③他)は違いますが、全体的には初回5~10%とそんなに高いものではない、その後も妊娠率が下降し、5回を超えた途端に急に減っていきます(1~3%)。妊娠する方の9割が5回目まで妊娠するといわれています。
⑤人工授精何回目で体外受精に切り替えるか
AIHを何回行うか、いつ体外受精に切り替えるか、については議論の分かれるところですが、文献的に4~5回以上のAIHで妊娠が成立しない場合は体外受精へステップアップした方がよいと考えられています。
しかし、
Ⅰ 高齢(30代後半)の方、不妊歴長いの方
Ⅱ上記精子、卵管、卵管采など因子の方
Ⅲ 卵巣予備能低下、早発性卵巣機能不全の方(AMH↓、AFC↓、FSH↑)( poor responder to ovarian stimulation)
詳しくはこちら → 女性年齢と卵巣予備能 | 大川産婦人科・高砂分院 (okawa-obgyn.com)
更に早目に体外受精など、高度生殖医療に進むことをお勧めしています。 体外受精へ→→→

精子の選別
精子の選別
人工授精の場合には運動性のよい優秀な精子だけを選んで注入する方法をとり、妊娠率の上昇をはかります。当院は基本的以下のの方法で優良精子を選別します。
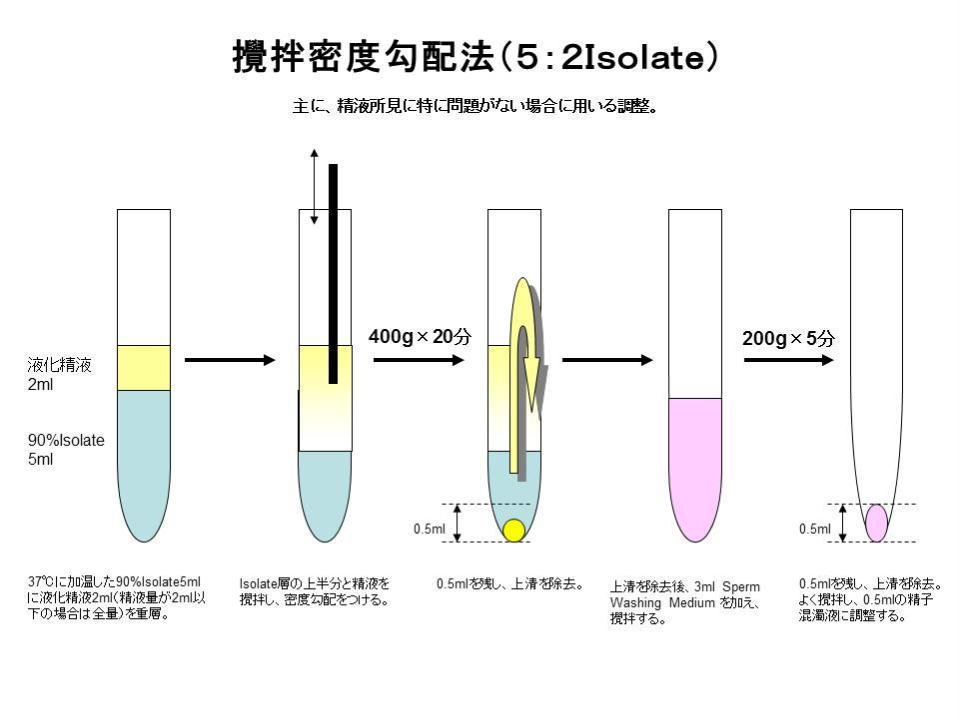
(1)攪拌密度勾配法(5:2 Isolate) 主に、精液所見に特に問題がない場合に用いる調整。
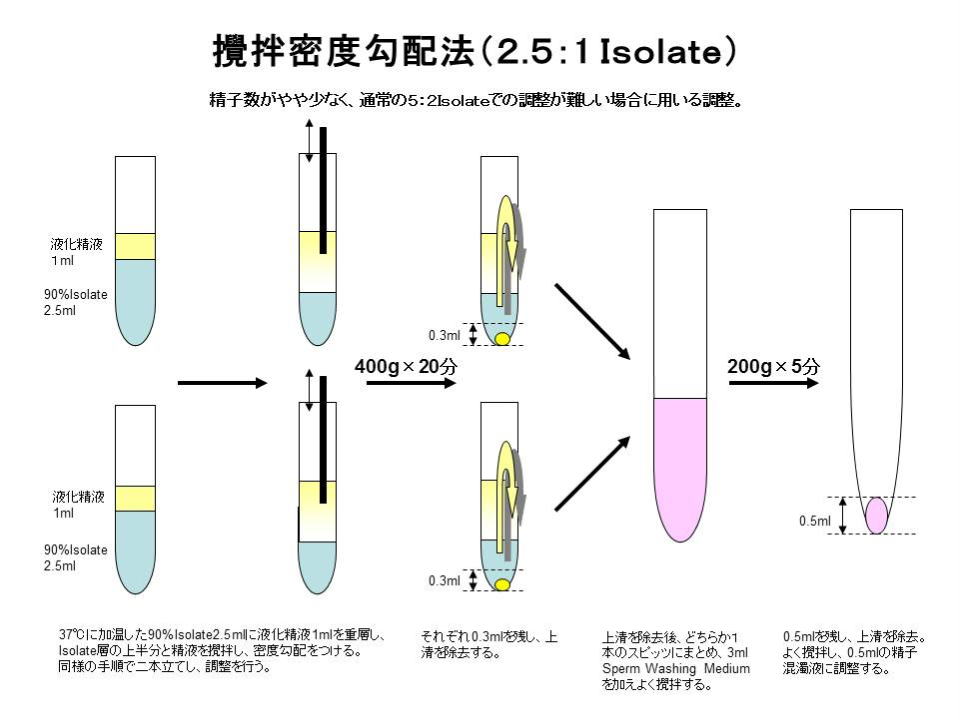
(2) 攪拌密度勾配法(2.5:1 Isolate) 精子数がやや少なく、通常の5:2 Isolate での調整が難しい場合に用いる調整。
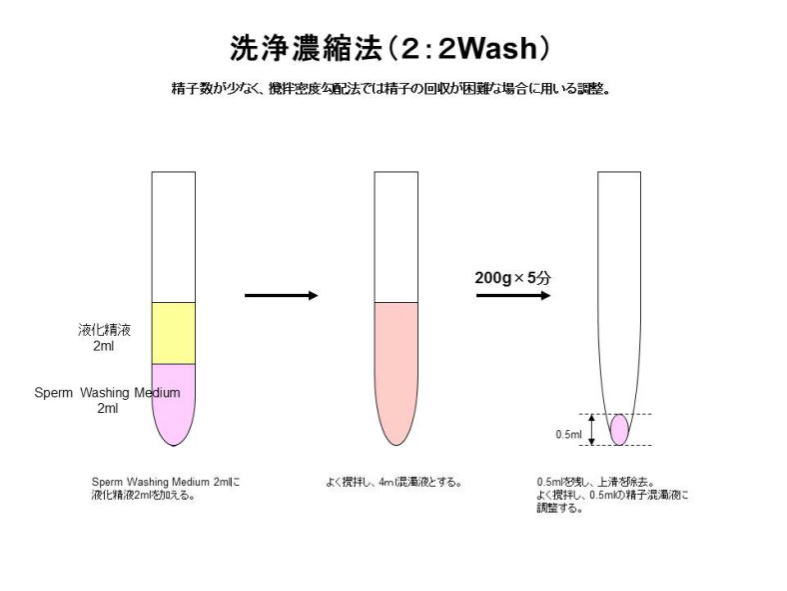
(3)洗浄濃縮法(2:2Wash) 精子数が少なく、攪拌密度勾配法では精子の回収が困難な場合に用いる調整。
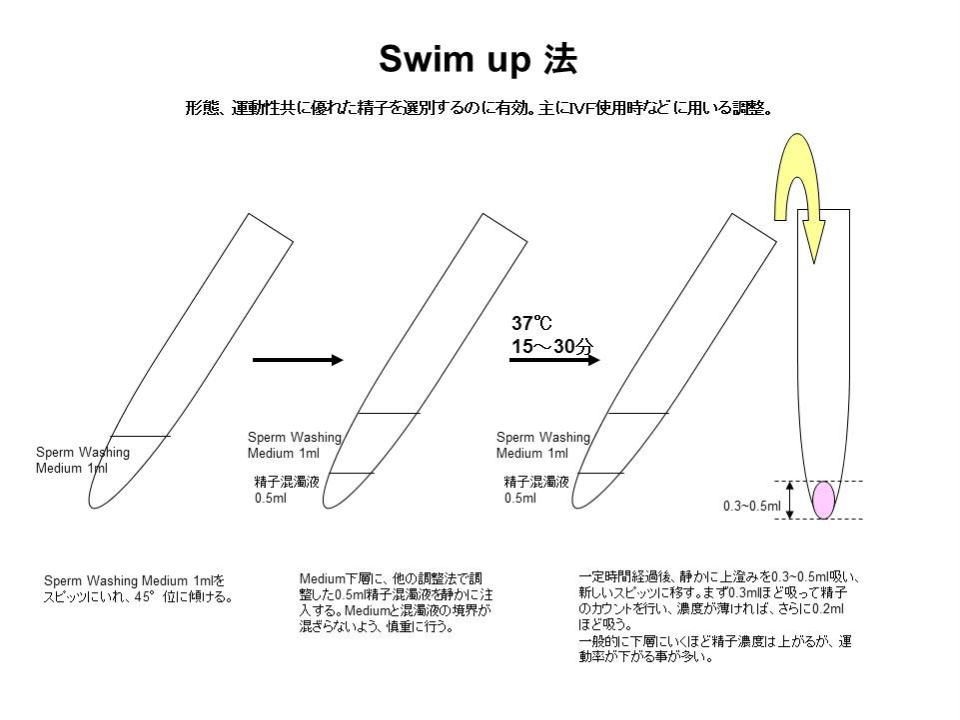
(4)Swim up 法 形態、運動性共に優れた精子を選別するのに有効。主にIVF使用時などに用いる調整。
精子凍結保存
精液の凍結保存
一般に人工授精や体外受精は採取したばかりの新鮮な精液を用いて行っています。当院ではご主人が人工授精当日にお仕事に支障を来さぬように凍結保存精子による人工授精法を行っております。
精子凍結保存をされる患者様へ
◎精子凍結保存とは?
採取していただいた生きた精子を保存液で調整し、-196℃の液体窒素中で保存する技術です。治療ではこれを融解して使用します。一度凍結された精子は液体窒素中で半永久的に保存できます。
◎こんな時に利用できます
①人工授精や体外受精(顕微授精)を行う予定で、当日にご主人の出張や単身赴任で精子を持ってくることが難しい場合、前もって凍結していた精子を融解して治療に使用することができます。
②抗がん剤、放射線治療などで将来精子がダメージを受けることが予想される場合に備えての凍結保存。
◎ご了承いただきたいこと
①凍結することで精子の運動率は低下します。
凍結による急激な温度変化に対する精子のダメージは避けられず、個人差はありますが融解後の精子の生存率は凍結前の約50%~80%に低下します。
また、奇形児の確率が1~2%上がります。
②費用
精子凍結費用:¥10.000+税
精子融解費用¥5.000+税
更新費用(1年)¥10.000+税
*精子凍結時は精液検査も行いますので別途精液検査代も必要となります。
※精子の凍結は前日までに予約が必要となります。予約は来院時、もしくはお電話での受付となります。状況によりご希望に添えない場合もありますのでご了承ください。
予約受付番号:097-532-1135
電話受付時間:午前9:00~12:30 午後14:30~17:30(土曜日は~16:30まで)
※当日はご主人様の保険証と精子凍結の同意書を忘れずにお持ちください。


