子宮鏡手術(Hysteroscopy/ヒステロスコピー)
当院は産婦人科の専門病院として、**髙砂分院・大川ARTでの不妊治療(AIH〜IVF/ICSI、人工授精~体外受精/顕微授精)と、末広本院での低侵襲手術(腹腔鏡・子宮鏡)**をワンチームで提供しています。
子宮内膜ポリープ
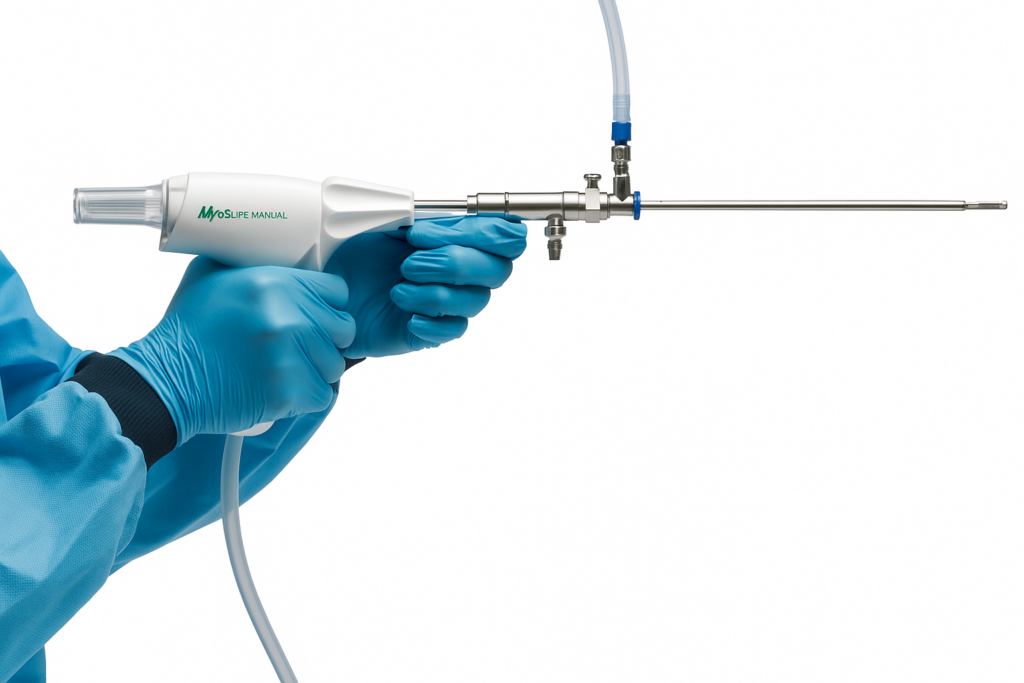
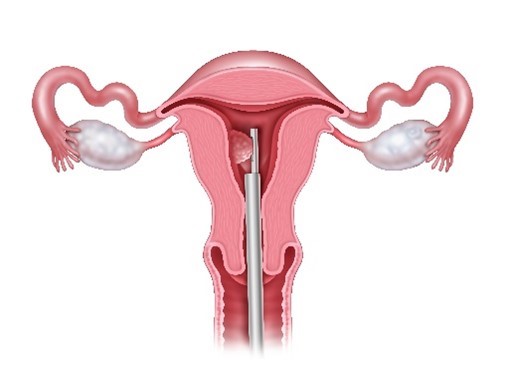
子宮内膜ポリープや粘膜下筋腫など子宮腔内の小病変は、開腹せず子宮鏡で安全に治療できます。当院では Hologic社 MyoSure® Tissue Removal System(手動/電動) を導入し、病変の大きさ・形・位置に応じて最適なデバイスを選択。将来の妊娠・着床を意識した、温存的で組織損傷の少ない切除を心がけています。
対象となる主な疾患
・ 子宮内膜ポリープ(単発/多発)
・ 粘膜下筋腫(子宮腔に突出する小〜中病変)
・胎盤遺残・内膜ポリープ様病変、着床不全が疑われる腔内病変
・子宮中隔・癒着など子宮腔形態異常(適応は個別判断)
・閉経後の不正出血・内膜肥厚(超音波で内膜の不規則肥厚やポリープ様陰影を認める場合 など)
不妊治療との関係
- 原因不明不妊の一部、約24%で子宮内膜ポリープがみつかることが報告されています。
- 子宮内膜ポリープや腔内病変は、物理的障害/炎症性変化/子宮内膜受容能の低下を通じて着床の妨げになり得ます。受容期内膜の分子マーカー HOXA10/HOXA11 の低下が示唆されており、採卵前や胚移植前に病変を切除し“母床”を整える意義があります。
- 凍結胚をお持ちの方は、内膜の回復を待って移植時期を調整します。刺激周期中に偶発的に小病変が見つかった場合は、状況に応じて 採卵→全胚凍結→後日切除→凍結融解胚移植 という選択肢を提案します。
- AIH(IUI)前は、前向き研究によりポリープ切除で妊娠率が上がることが示されており、原則切除を推奨します。
- IVF/ICSIでは、サイズ(目安1.0〜1.5 cm超)・数・広基性か・子宮角部(卵管口近傍)かなどで対応を決めます。条件により切除を先行する合理性があります。
- 不妊治療チームと緊密に連携し、採卵・胚移植の前処置としてスケジュールを最適化します。
慢性子宮内膜炎の検査-子宮鏡
反復着床不全(RIF:Recurrent Implantation Failure)とは?
体外受精で良好な胚を複数回移植しても妊娠が成立しない状態を「反復着床不全」と呼びます。医学的には、3回以上の胚移植で妊娠が成立しない場合に検討されます。
🧭 主な原因の一つは 慢性子宮内膜炎(CE)(RIF群ではCEの頻度が高いという報告が多く、概ね14–67%の幅)
子宮鏡(ヒステロスコピー、Hysteroscopy )による視認(検査時期:生理後排卵前)
所見:ミクロポリープ(micro-polyp) / 点状出血 / ストロベリー様粘膜 / 浮腫 / 充血 /
よくある質問(FAQ)
- 痛みは強いですか?
A. 多くの方は麻酔で眠っている間に終了します。術後の痛みは軽い生理痛程度であることが一般的です。 - いつから妊活を再開できますか?
A. 病理結果と内膜の回復を確認しながら、次周期以降を目安に個別調整します。 - 電気メスとの違いは?
A. MyoSure® は機械切除+吸引が基本で、熱による内膜損傷を抑えやすい点が利点です(標本の病理評価もしやすくなります)。 - 子宮内膜ポリープ切除後、移植(凍結融解胚FET/新鮮胚ET)はいつが良いですか?
A. 新鮮胚・凍結胚移植いずれも「術後1〜3周期内」が目安です。臨床的には1〜2周期目のFETがよく行われます。不必要な長期待機(4か月超)は推奨しません。状況に応じて最適時期をご提案します。 - 閉経後の不正出血や、超音波で内膜肥厚を指摘された場合の子宮鏡の役割は?
A. 出血が持続・再発する場合、あるいは内膜厚>4 mmや不規則肥厚/ポリープ様陰影がある場合には、子宮鏡で直視下観察→狙い生検/ポリープ切除→病理検査を行います。直視下で局在病変を確実に採取・切除できる点が大きなメリットです。
